在“健康中国2030”战略深入推进的今天,医疗健康数据已成为驱动医学科研创新、优化临床诊疗路径、完善公共卫生服务的核心生产要素。从国家卫健委印发的《“十四五”全民健康信息化规划》到《医疗健康数据安全指南》,一系列政策密集出台,既明确了“数据要素市场化配置”的发展方向,也划定了“安全合规”的刚性底线。然而在实践中,“数据孤岛”林立、质量参差不齐、价值难以量化、流通效率低下等痛点,仍制约着医疗健康数据价值的充分释放。
破解这一困局,关键在于构建“安全可信、高效流通、价值共享、高效利用”的健康数据枢纽,而其核心支撑则是建立一套科学完善的高质量数据集评价方法。以疾病诊断为核心锚点培育高质量数据资产,以“数据项”为管理单元实现精细化运营与价值可量化,最终支撑数据交易、共享及科研应用——这既是评价方法的构建逻辑,更是推动医疗健康数据价值最大化的必由之路。
一、破局起点:政策驱动与行业痛点的双重倒逼
政策层面,从“数据二十条”强调“培育数据要素市场”,到医疗健康领域专项政策要求“加强数据质量管理”,政策红利与监管要求形成双向驱动,倒逼行业建立标准化的数据集评价体系。行业层面,三大痛点亟待解决:一是数据质量“良莠不齐”,不同医院、不同设备采集的数据在准确性、完整性上差异显著,难以直接复用;二是价值评估“无据可依”,数据的科研价值、临床价值、市场价值缺乏量化标准,制约交易流通;三是流通共享“壁垒重重”,安全合规与高效利用的平衡难以把握,数据共享难度大、效率低。
在此背景下,构建以价值为导向、以质量为核心的评价方法,成为打通医疗健康数据“采-存-管-用-流”全链路的关键抓手。这套方法需实现三大目标:多维综合评估,全面覆盖数据从产生到应用的全流程;质价联动匹配,让数据质量与数据价值直接挂钩;兼顾多元诉求,满足医院、企业、科研机构、监管部门等不同主体的核心需求。
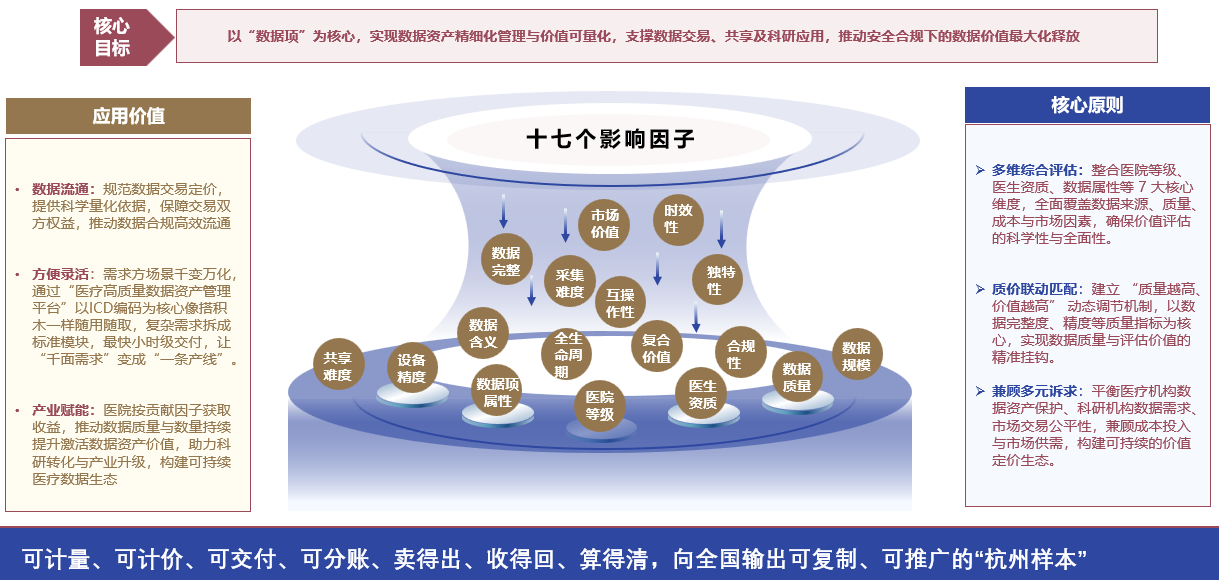
二、核心框架:十七个影响因子构建多维评价体系
医疗健康数据的价值生成是多环节、多主体共同作用的结果,其评价体系需涵盖“数据产生-数据管理-数据应用-数据流通”全链条。基于此,我们梳理出十七个核心影响因子,从不同维度构建综合评价模型,实现对数据集质量与价值的精准画像。
(一)数据产生端:锚定质量源头,筑牢价值根基
数据质量的优劣,从产生那一刻就已注定。这一环节的评价因子聚焦“数据从何而来、由谁产生、用何采集”,直接决定数据集的基础质量。
医院等级系数:作为数据产生的“场景背书”,三级医院在诊疗规范度、流程标准化程度上显著高于基层医院,其产生的数据基础质量更优,该系数与数据集质量正相关。
诊断医生资质系数:医生的职称、专业领域、临床经验直接影响诊断结果的准确性,进而影响诊断相关数据的质量。副主任医师及以上、深耕专科领域的医生产生的数据,资质系数更高。
数据项业务含义系数:数据项的业务定义清晰度、与临床诊疗的关联度是核心指标。例如“急性心肌梗死诊断时间”相较于“就诊时间”,业务含义更精准、临床价值更高,系数也更高。
设备型号与精度系数:影像设备、检验设备的型号先进性、精度等级直接影响采集数据的准确性。如3.0T核磁共振仪采集的影像数据,精度显著高于1.5T设备,对应的系数也更高。
(二)数据管理端:强化过程管控,提升数据可用性
数据产生后,需通过科学管理实现“去伪存真、标准化处理”,这一环节的因子聚焦“数据是否完整、准确、可用”,是数据从“原始素材”向“可用资产”转化的关键。
数据完整度系数:衡量数据集是否涵盖业务场景所需的全部数据项。例如一套“糖尿病诊疗数据集”,若缺失“糖化血红蛋白检测结果”“用药依从性记录”等关键项,完整度系数将大幅降低。
数据准确性与验证系数:评估数据与实际诊疗情况的吻合度,以及是否经过交叉验证。如通过病历与检验报告比对、不同医生诊断结果复核等方式验证的数据,准确性系数更高。
数据标准化与互操作性系数:核心评价数据是否遵循统一的编码标准(如ICD-11疾病编码、LOINC检验项目编码),能否在不同系统、不同机构间实现无障碍共享。标准化程度越高,互操作性系数越高。
数据完整生命周期管理系数:覆盖数据采集、存储、清洗、脱敏、归档、销毁全流程的管理规范度。建立了全生命周期管理制度并严格执行的数据集,该系数更优。
(三)数据应用端:聚焦价值释放,匹配多元需求
数据的最终价值体现在应用场景中,这一环节的因子聚焦“数据能做什么、有多大价值”,直接决定数据集的市场竞争力与科研价值。
数据市场价值系数:量化数据在商业场景中的应用价值,如支撑创新药研发、精准医疗服务、健康管理产品开发等场景的能力,应用前景越广阔,市场价值系数越高。
数据时效性系数:根据数据类型差异化评估——如传染病监测数据需实时更新,时效性系数权重高;而慢性病长期随访数据,时效性要求相对较低,系数权重可适当调整。
数据独特性&稀缺性系数:评估数据的不可替代性,如罕见病诊疗数据、特殊人群(如儿童、老年人)精准诊疗数据等稀缺数据集,该系数显著高于普通常见病数据。
多模态/复合价值系数:衡量数据集是否融合多类型数据(如影像数据+检验数据+病历文本数据+基因数据),多模态数据能支撑更复杂的应用场景(如AI辅助诊断模型训练),复合价值系数更高。
数据可扩展性与可利用性系数:评估数据能否适配未来应用场景的拓展,以及是否为用户提供便捷的获取方式(如标准化API接口、结构化数据集下载)。可扩展性越强、获取越便捷,可利用性系数越高。
数据规模系数:在保证质量的前提下,数据规模与价值呈正相关。如涵盖10万例以上糖尿病患者的长期随访数据集,其科研价值远高于千例级数据集,但需与质量因子联动评估,避免“规模至上”。
(四)数据流通端:平衡安全合规,降低共享成本
安全合规是数据流通的前提,这一环节的因子聚焦“数据能否安全流通、共享难度有多大”,是实现数据价值共享的关键保障。
数据安全与合规性系数:核心评估数据是否符合《个人信息保护法》《数据安全法》等法规要求,是否完成必要的脱敏脱标识处理(如去标识化、匿名化),安全技术防护措施是否完备。合规性越高,安全系数越高。
数据共享难度系数:衡量数据在不同主体间共享的流程复杂度、授权效率、技术壁垒等。如通过数据信托、联邦学习等技术实现“数据可用不可见”共享的数据集,共享难度系数更低。
数据采集难度系数:评估数据采集过程的技术门槛、成本投入、伦理审批复杂度等。如通过多中心协作采集的罕见病数据、需侵入性检测获取的生理数据,采集难度系数高,其价值也相应提升。
三、价值归宿:以评价体系激活数据要素潜能
构建基于十七个影响因子的多维评价体系,绝非简单的指标堆砌,而是要实现“三个联动”:一是质量与价值联动,让高质量数据获得高价值认可;二是过程与结果联动,通过全链路因子管控确保数据价值可持续;三是监管与市场联动,既满足安全合规要求,又适配市场交易需求。
当这套评价方法落地应用,医疗健康数据的价值释放将迎来质的飞跃:对医院而言,可通过评价指标精准提升数据管理水平,将数据转化为可量化的资产;对科研机构而言,能快速筛选出高质量数据集,加速医学科研成果转化;对数据交易平台而言,可建立“质价匹配”的交易机制,规范市场秩序;对监管部门而言,能通过评价体系实现对数据流转的全流程监管,守住安全底线。
医疗健康数据的高质量发展,任重而道远。以科学的评价方法为标尺,筑牢数据质量根基,破解流通共享壁垒,才能真正让数据要素赋能医疗健康事业高质量发展,为健康中国战略注入源源不断的“数据动力”。
